Заболевание легких у детей и бронхит в частности требуют системного подхода в лечении. Понадобятся не только антибиотики и микстуры от кашля, чтобы победить инфекцию, но и физиотерапия, массаж, траволечение. Способствуют выздоровлению ингаляции при бронхите у детей. В зависимости от вида ингаляций они хорошо увлажняют слизистую, разжижают мокроту и выводят ее из бронхов, оказывают антибактериальное и противовоспалительное действия. Но есть важные правила в их применении, которые должны знать родители.

Показания и противопоказания
Существуют 2 вида ингаляций: паровые и с помощью небулайзера. И если паровые воздействуют на верхние дыхательные пути – носоглотку, горло, трахею, то небулайзер создает настолько мелкие частички лекарственного средства, что оно без труда попадает в самые мелкие бронхи, т. е. в нижние отделы легких. Показаниями к проведению ингаляции служат не только бронхиты различной этиологии, но и ОРВИ, ларингит, фарингит, трахеит.
Немало для этой процедуры существует противопоказаний и ограничений, как и любой другой вид лечения, она может принести пользу и вред. К строгим противопоказаниям можно отнести:
- возраст ребенка до года;
- температура выше 37,5°C;
- гнойная ангина, гнойный синусит, гайморит, тонзиллит;
- сердечно-сосудистая недостаточность, аритмия;
- склонность к кровотечениям носовым, и наличие любых других кровотечений;
- аллергические реакции на травы или лекарства для небулайзера.
Для паровых ингаляций до 6 лет требуется консультация педиатра. Общие правила для проведения манипуляции:
- Проводить процедуру нужно за 1,5 часа до приема пищи и после него.
- Пить не раньше чем через 30 минут после процедуры.
- Во время вдыхания паров и в течение получаса после этого нежелательно разговаривать.
- Дышать молча, в спокойном состоянии, через полчаса после активной деятельности ребенка.
- Не выходить на улицу после лечения.
Небулайзером
Цель любой ингаляции – воздействовать на органы дыхания непосредственно проникновением лекарственного средства в виде аэрозоля. Водяные капельки, составляющие этот аэрозоль, могут быть разных размеров. Величина частичек вдыхаемой смеси называется дисперсностью и влияет на глубину проникновения лекарства в легкие.
Небулайзеры обладают способностью создавать мелкодисперсные аэрозоли, проникающие в бронхиальный просвет, даже самый мелкий.
Поэтому ингаляции небулайзером более эффективны и безопасны при лечении бронхита, чем паровые.
Препараты
Для лечения бронхита небулайзером применяются бронхолитики, муколитики, возможно антибиотики. Используется ингаляционный раствор (действующее вещество + физраствор) следующих препаратов:
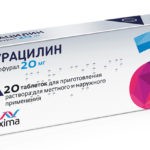
- антибиотики и антимикробные препараты(Флуимуцил, Гентомицин, Фурацилин, Хлорофиллипт);
- муколитики для разжижения и отхаркивания мокроты (Лазолван, Амбробене, АЦЦ);
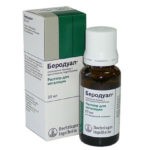
- бронхолитики для расширения бронхов и снятия приступов удушья (Беротек, Беродуал, Сальбутамол);
- противовоспалительные средства (Ротокан, Малавит, Тонзилгон Н).
Ингаляции в домашних условиях
Дома, если нет противопоказаний, широко используются паровые ингаляции для лечения бронхита у детей. Цель паровой процедуры над кастрюлькой или с помощью парового ингалятора: увлажняется слизистая оболочка верхних дыхательных путей, чтобы мокрота из бронхов легче отхаркивалась ребенком.
Детям от года до 6 лет проводить ингаляции можно только с разрешения педиатра, так как такие процедуры вызывают увеличение объема мокроты, что может вызвать закупорку дыхательных путей у маленького ребенка, и он будет задыхаться тогда, когда ребенок постарше просто высморкается и откашляется.
Температура воды при ингаляции не должна превышать +40…+45°C, время проведения – 5-10 минут. Можно использовать просто воду, а можно приготовить отвар лекарственных трав, раствор соды и др.

Эфирные масла
Эфирные масла используются в ингаляциях, если нет противопоказаний и после консультации с врачом. Чаще всего применяют масла: эвкалипта, чайного дерева, кедра, пихтовое, ромашковое и др. Следует помнить, что ингаляции с резко пахнущими веществами могут вызвать у ребенка ларингоспазм, одышку, что потребует оказания неотложной медицинской помощи. Также возможны тяжелые аллергические реакции, поэтому условие лечения кашля эфирными маслами в домашних условиях – разрешение педиатра.
Травы
Наиболее популярны домашние ингаляции из таких растений, как ромашка аптечная, душица, календула, мята перечная, листья эвкалипта и др. Травы заваривают, согласно рецепту, настаивают полчаса, доливают кипятком до нужной температуры и дышат над паром.
Чесночная
Такая ингаляция полезна при долгом и затяжном кашле, используется в горячем и холодном виде, но для детей лучше применять последний вариант, так как нет опасности ожога верхних дыхательных путей. Мелко нарежьте или истолките чеснок, положите его на блюдечко и дайте подышать больному 5-10 минут несколько раз в день.
Картофельная
О пользе паровых ингаляций с картофелем многие знают не понаслышке.
Пары от вареного картофеля, часто с добавлением пищевой соды и соли смягчают сухой кашель, уменьшают першение в горле, помогают победить респираторные инфекции и затяжной кашель при бронхите.
Не рекомендуется дышать над картошкой маленьким детям и при подозрении на пневмонию.
Осложнения
Когда речь заходит о физиопроцедурах в лечении детей, то нужно знать о возможных осложнениях после ингаляции дыхательных путей при бронхите. Например, при процедуре с небулайзером не применяется такая лекарственная форма, как масляные растворы или нестерильная вода для ингаляционного раствора.
В первом случае мелкие частички масла покроют слизистую бронхов пленкой, что сильно затруднит процесс дыхания в легких, ребенку потребуется скорая медицинская помощь. Нестерильная вода (нужно применять только физраствор) может спровоцировать инфицирование нижних дыхательных путей.
Особенности при формах бронхита
Острый бронхит в стадии продуктивного кашля, без повышенной температуры хорошо лечится ингаляциями небулайзером и паром.
Обструктивный бронхит не приемлет паровых ингаляций, так как суженный просвет бронхов необходимо расширить и не допустить приступов удушья. Здесь поможет небулайзер с лекарственными средствами, назначенными врачом: бронхолитиками, муколитиками , антибактериальными препаратами.
Хронический бронхит вне обострения также можно лечить паровыми домашними ингаляциями с учетом ограничений и противопоказаний по применению различных видов этих процедур.
[btpr_shortcode_videogallery links=”https://www.youtube.com/watch?v=nLp27S2J8DU,https://www.youtube.com/watch?v=q06YNnStJnk,https://www.youtube.com/watch?v=SQ_7_SfFoWM”]
Отзывы
Бирюкова, Алматы: ” Мы сухой кашель лечили ингаляциями через небулайзер. Врач прописал физраствор и Проспан, средство эффективное. Нам хватило 4 дней, чтобы избавиться от кашля”.
Светлана, Москва: “От кастрюльной терапии отказались, опасно ведь кипятком дышать. Приобрели небулайзер, теперь и дочь, и муж лечатся без уговоров!”
Дина, Воронеж: ” Сколько бы ни говорили и как бы не критиковали – всегда ставлю кастрюльку перед заложенным носом или когда ребенок кашляет. Дешево, сердито, и хорошо помогает”.